近日,我院麻醉科完成了一例极具挑战性的腹盆腔巨大肿瘤切除手术的围术期管理工作。患者为21岁女性,肿瘤体积巨大,手术难度极高。在麻醉科团队的精准护航下,患者术中生命体征始终保持平稳,术后恢复良好,现已安返病房进行后续康复治疗。此例手术的成功,充分体现了我院麻醉科在高风险手术围术期管理中的卓越能力,彰显了多学科协作(MDT)模式的优势。
病情复杂:年轻患者遭遇巨大肿瘤挑战
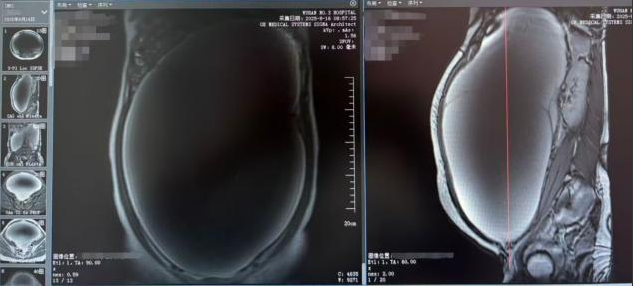
该患者为年轻女性,肿瘤已占据其腹盆腔大部空间。经磁共振(MRI)精确测量,肿瘤大小约为405.7×164.3×271.2mm(上下径×前后径×左右径),初步影像学诊断提示为浆液性囊腺瘤可能。如此巨大的肿瘤不仅对患者造成了沉重的生理负担,还严重压迫邻近器官和组织,包括肠道、膀胱及重要血管结构。
肿瘤的压迫效应导致患者出现了一系列临床症状,包括腹胀、呼吸困难、进食困难等,严重影响其生活质量。从麻醉学角度看,巨大肿瘤的存在不仅增加了手术操作的难度,更对围术期管理提出了极高要求。肿瘤长期压迫下,患者体内循环系统已逐渐适应这种状态,一旦肿瘤被移除,腹内压骤降可能导致循环系统剧烈波动,甚至出现循环衰竭的风险。
精心准备:多学科协作制定个体化方案
面对这一复杂病例,我院高度重视,立即启动了多学科协作(MDT)诊疗模式。麻醉科在接到病例后,迅速组织骨干力量进行术前评估和准备。科室主任亲自带领团队深入分析病情,识别出三大主要风险点:术中循环剧烈波动、困难气道管理以及术中大出血。
针对这些风险,麻醉科团队制定了极为详尽的个性化管理方案。在循环管理方面,计划实施有创动脉血压监测和中心静脉置管,为实时、精准的血流动力学管理建立生命线;在气道管理方面,准备了多种困难气道处理设备和方案;在出血应对方面,准备了充足的血液制品和快速输注设备。
团队还与外科医生进行了多次沟通,详细讨论了手术步骤和可能出现的各种情况,制定了相应的应对预案。这种深入细致的术前准备,为手术的成功奠定了坚实基础。
精准实施:advanced技术保障手术安全
手术当日,麻醉科派出了由副主任医师带队的技术骨干团队。麻醉诱导阶段,团队采用慢诱导技术,仔细评估患者气道情况,顺利完成了气管插管。鉴于手术时间长、创伤大,团队选择了静吸复合全身麻醉方式,既保证了足够的麻醉深度,又有利于术后快速苏醒。
术中,团队应用了脑电双频指数(BIS)监测技术,精准调控麻醉深度,避免了麻醉过深或过浅对患者造成的不利影响。同时,有创动脉血压监测和中心静脉压监测为团队提供了实时、连续的血流动力学数据,成为指导液体治疗和血管活性药物使用的可靠依据。
手术最关键的环节是肿瘤摘除阶段。当外科医生逐步游离肿瘤并开始吸引囊内粘液时,麻醉团队提前预判到的循环挑战开始显现。随着共计约14000毫升粘液被逐步吸出,患者腹内压开始下降,回心血量突然增加,前负荷显著变化,对循环系统产生了巨大冲击。
麻醉团队临危不乱,通过精准的容量管理和血管活性药物的精细调节,有效维持了患者血压和心率的稳定。团队成员各司其职,密切配合:一人专注监测生命体征变化,一人调整药物输注速度和浓度,一人负责记录和沟通。这种高效协作使得患者在血流动力学最不稳定的时期依然保持了生命体征的平稳,未发生严重低血压、心律失常等并发症。
完美收官:术后快速康复彰显麻醉管理品质
随着手术顺利结束,麻醉团队开始着手患者的复苏工作。基于术中精确的用药管理和生理功能维护,患者很快意识恢复,自主呼吸平稳,顺利拔除气管导管。在护送患者返回病房的过程中,团队详细向病房医护人员交接了术中情况和注意事项。
术后第一天随访显示,患者神志清楚,生命体征平稳,疼痛控制良好,对手术过程无不良记忆。这种快速康复效果,得益于麻醉团队在整个围术期对患者生理功能的精心维护和保护。
经验总结:高水平麻醉科室的建设之路
此例手术的成功,是我院麻醉科长期坚持专业化、精细化发展的成果体现。科室近年来大力开展目标导向液体治疗、精细血流动力学管理、多模式镇痛等先进技术,显著提高了我院高危手术患者的麻醉安全性和舒适度。
同时,此例手术也彰显了我院多学科协作(MDT)模式的优势。从术前讨论到术后康复,麻醉科与外科、重症医学科、护理团队等保持了密切沟通与协作,形成了无缝衔接的治疗链条,为患者提供了最佳诊疗体验。
未来,麻醉科将继续优化技术流程,提升服务质量,为更多高风险手术患者提供安全、舒适、高效的麻醉保障,为医院整体医疗水平的提高贡献力量。科室还将以此例手术为契机,进一步总结和推广复杂肿瘤手术的麻醉管理经验,培养更多优秀的麻醉专业人才,为医院的发展注入新的活力。