胰管中断综合征(disconnected pancreatic duct syndrome, DPDS):指任何原因导致主胰管与消化道的连接中断,从而使断端远侧部分仍具有分泌功能的胰腺组织分泌的胰液不能正常排入消化道。
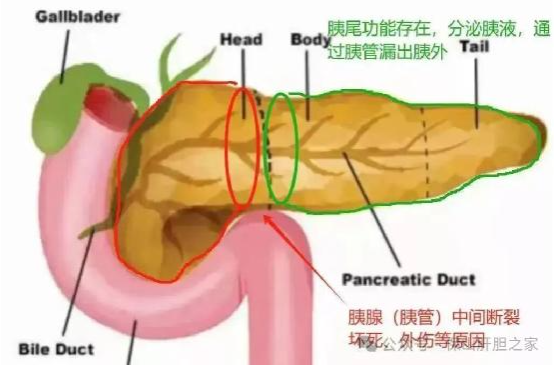
DPDS是急性坏死性胰腺炎 (ANP) 的一种重要但经常被忽视的并发症,由主胰管(MPD)坏死引起,导致存活的远端胰腺实质与十二指肠失去连接。它通常见于ANP患者,很少发生在创伤性胰腺损伤、胰腺手术后、慢性胰腺炎和胰腺恶性肿瘤患者中。Neoptolemos及其同事的一项研究使用内镜逆行胰胆管造影(ERCP)评估主胰管(MPD)的完整性,结果显示,44%的重症急性胰腺炎患者存在不同程度的MPD损伤,而轻型急性胰腺炎患者则无一例出现;断开的胰腺段继续分泌未排入胃肠道的胰液,并导致复发性胰液积聚 (PFC)、难治性胰外瘘 (EPF) 和慢性腹痛/复发性胰腺炎。
因综合征由于胰管断端远侧部位引起又将其命名为DPTS(disconnected pancreatic tail syndrome)。
诊断
DPDS的诊断需要满足以下标准:
胰腺坏死至少2厘米。<2 cm 的胰腺坏死通常与PD狭窄的发展有关,而不是完全断开。
在坏死部位上游存在活的远端胰腺组织。
在内窥镜逆行胰胆管造影 (ERCP) 上,存在造影剂游离外渗,表现为主 PD破裂或完全切断。
另外有文献提示:胰管(可能处于扩张状态)以接近直角的方式进入积液区,也作为诊断标准。CT
增强CT是ANP患者最常用的横断面成像,在DPDS的诊断中同样有价值。然而,由于缺乏意识,尽管进行了多次影像学检查,但诊断往往被忽视和延迟 。发现并测量至少2 cm范围的胰腺坏死区域是DPDS患者的关键。这与坏死部位上游的活胰腺组织 (胰腺强化组织) 高度相关。DPDS的发生与包裹性坏死积液(walled-off necrotic,WON)的存在相关,这些积液通常体积较大且多发。据报道84%的WON患者存在DPDS。
MRI
MRCP与CT相比,MRI是一种较少用于ANP检查方式,因为它的成本、可用性和更长的手术时间。与CT相比,MRI可以更好地显示胰管解剖结构。
ERCP
ERCP是确诊DPDS的重要方式,因为它通过直接显示PD解剖结构,被认为是识别完全或部分PD破损的金标准。胰腺造影显示PFC部位存在梗阻的主PD,并可能显示造影剂外渗,但上游PD未填充 。在ANP的早期阶段,ERCP通常显示PD破裂,造影剂外渗,上游导管没有造影剂填充。
并发症
根据瘘管的位置,患者可能会出现各种并发症。DPDS的症状和时间范围广,因此特别难以诊断,需要注意的并发症包括:胰周积液、胸腔积液和复发性胰腺炎;患者也可能在数月至数年内无症状,这也增加了诊断的难度。然而,如果不及时治疗,可能会出现更严重的并发症,包括腹腔内脓毒症、胰周出血和导致终末器官衰竭的酶促自消化。
治疗
保守治疗:虽然包括抗生素和营养治疗在内的支持性治治疗对DPDS患者至关重要,但保守治疗不太可能导致其消退 。尚无证实生长抑素或其类似物在治疗DPDS和EPF患者中的作用。尽管与肠外营养相比,肠内营养与更高的闭合率和术后胰瘘的更早闭合有关,但缺乏DPDS的数据。
经皮引流:经皮引流是治疗与急性胰腺炎相关的症状性PFC时常用的微创干预措施,是升级方法的一部分。然而,在DPDS的情况下,PFC经皮引流与形成EPF的固有风险相关。DPDS患者的医源性EPF难以管理,可引起感染和营养并发症,导致住院时间延长,需要多次干预。
手术:手术仍然是DPDS患者治疗的基础,因为保守和内镜下经引流的治疗效果较差。尽管胰腺透壁内镜治疗最近取得了进展,但最终仍有大量患者需要手术。标准的手术治疗包括切除或内部引流手术。切除活的远端胰腺实质(远端胰腺切除术),内部可通过十二指肠置入胰管内支架,引流胰液。
