一、血管壁上的"薄弱陷阱"
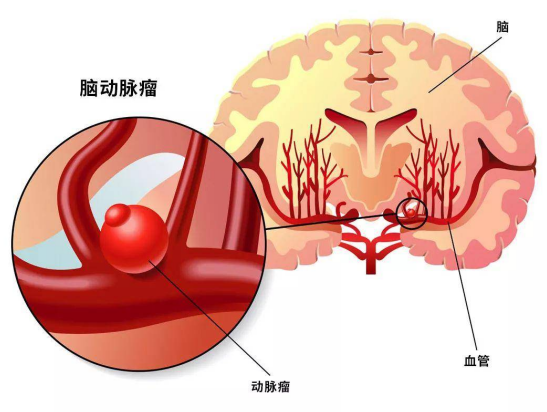
想象脑血管就像城市地下管网,正常血管壁如同坚固的水管。当某段管道出现"腐蚀性漏洞",局部血管壁异常膨出形成囊状结构,这就是脑动脉瘤——直径超过1cm时犹如埋藏在颅内的气球,随时可能破裂。
最新流行病学调查显示,我国成年人中脑动脉瘤患病率约为7%,其中40-60岁人群是高危人群。更值得警惕的是,约30%的动脉瘤患者没有任何症状,如同"隐形杀手"潜伏在体内。
二、为什么血管会"鼓包"?
常见致病因素包括:
先天缺陷:血管壁胶原蛋白代谢异常(家族遗传倾向明显)
血管损伤:高血压、动脉硬化导致血管弹性下降
血流冲击:分叉处血管承受异常血流压力(如颈内动脉虹吸部)
特殊诱因:
剧烈运动或情绪激动
长期吸烟(使风险增加2-3倍)
妊娠后期血流动力学改变
三、识破"隐形杀手"的伪装
未破裂动脉瘤:
多数患者无症状
少数可能出现头痛、视力模糊、颈部僵硬
破裂动脉瘤(最危险情况):
❗ 突发"炸裂样"头痛(被患者形容为"一生中最剧烈的头痛")
❗ 恶心呕吐伴颈项强直
❗ 瞳孔不等大或意识障碍
❗ 肢体偏瘫或失语

特别提醒:约15%患者会出现"警告性出血",即轻微破裂后自行止血,此时若不及时干预,再次破裂死亡率高达80%。
四、诊断:如何在血管迷宫中找到"漏洞"
无创筛查:
CT血管成像(CTA):可显示95%以上的动脉瘤
磁共振血管成像(MRA):无辐射,对小动脉瘤敏感度高
精准诊断:
数字减影血管造影(DSA):被称为"血管造影金标准"
血管内超声:实时观察瘤壁结构
五、拆弹行动:治疗方式全解析
保守治疗(仅适用于特定情况)
✅ 定期影像学随访(每6-12个月复查)
✅ 控制血压(目标值<140/90mmHg)
✅ 避免诱发因素(如剧烈运动、便秘)
手术治疗(首选方案)
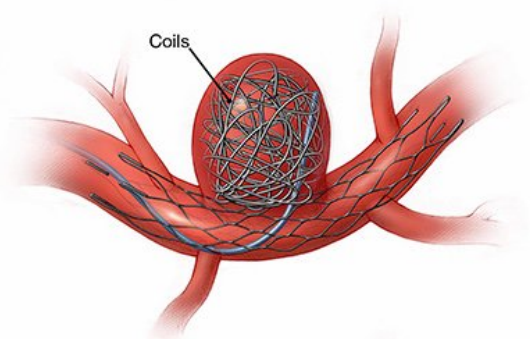
介入栓塞术:
微导管精准送入弹簧圈封堵动脉瘤
术后24小时即可下床活动
适用于大多数中小型动脉瘤
开颅夹闭术:
直接夹闭动脉瘤颈部
适合复杂动脉瘤或介入治疗失败者
术后恢复时间相对较长
最新临床研究显示,规范治疗后患者5年生存率达95%,复发率低于5%。关键是要在首次破裂前发现并处理!
六、预防:构筑三重防护网
基础防御:
将血压控制在正常范围(尤其收缩压<160mmHg)
低盐低脂饮食,每日饮水≥2000ml
规律作息,避免熬夜
高危人群强化管理:
家族史者建议35岁后每年筛查
烟酒嗜好者应彻底戒断
长期服用抗凝药物需定期监测凝血功能

预警机制:
突发剧烈头痛伴视力模糊立即就诊
体检发现血管异常波动(颞部听到血管杂音)
外伤后突发意识障碍需排除血管损伤
七、生死时速:真实救治案例
48岁的李女士在打羽毛球时突发剧烈头痛,被120紧急送医。CTA显示右侧后交通动脉瘤破裂伴蛛网膜下腔出血。经急诊介入栓塞术,成功封堵动脉瘤,术后72小时恢复意识。这个案例证明:及时就医可使存活率从60%提升至90%以上。
特别警示:冬季是脑动脉瘤高发期,气温骤降导致血管收缩,血压波动易诱发破裂。若出现突发性头痛、颈部僵硬等症状,请立即拨打急救电话。记住:每一分钟的延误都可能错过黄金救治时间!

守护颅内血管安全,从重视每一次异常症状开始!
图片来源于网络
