作为重症医学科(ICU)医生,我们常与危及生命的急症交锋,而重症急性胰腺炎(SAP),就是最凶险的“沉默杀手”之一。它发病急、进展快,轻则剧烈腹痛,重则多器官衰竭致命,且发病率逐年上升。今天,我以临床医生视角,用通俗语言带大家认识它、识别它、预防它。

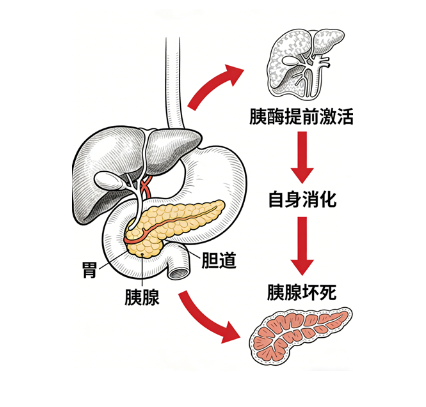
一、先搞懂:胰腺是什么?为什么它“发脾气”会致命?
胰腺藏在上腹部、胃后方,像一条“小舌头”,是人体“消化+代谢双重担当”,负责分泌胰液(含消化酶)和调节血糖的激素。
正常情况下,消化酶到肠道才被激活,但若提前在胰腺内部激活,就会“攻击”胰腺及周围器官,这就是“胰腺自身消化”。
轻症胰腺炎仅胰腺水肿,及时治疗可痊愈;而重症胰腺炎会引发全身炎症,导致胰腺出血坏死,波及多器官,死亡率高达10%-20%,这也是我们ICU医生高度警惕它的原因。
二、揪出元凶:哪些情况会诱发重症急性胰腺炎?
结合临床,重症急性胰腺炎的常见诱因有6种,前3种最需警惕:
1. 胆道疾病(最主要诱因)
我国约50%的重症胰腺炎由胆石症、胆道感染引起。胆道与胰腺有共同“出口”,结石或炎症会导致胆汁逆流,激活胰酶引发炎症,胆囊出问题,胰腺可能“躺枪”。
2. 过量饮酒
长期大量饮酒或一次酗酒,会刺激胰液分泌、损伤胰腺组织,还会阻碍胰液排出,最终引发胰腺自身消化,与胆道疾病并存时风险更高。
3. 高脂血症(“富贵病”急症)
饮食油腻易引发高脂血症,当甘油三酯超过11.3mmol/L,会堵塞胰腺毛细血管、诱发胰腺炎,其凶险程度不亚于饮酒。
4. 其他常见诱因
腹部外伤、胰腺发育异常、部分药物(如噻嗪类利尿剂)、过度进食荤食等也可能诱发,少数患者病因不明,称为特发性急性胰腺炎。

三、关键信号:出现这些症状,立即就医!
重症胰腺炎发病突然、症状剧烈,有上述诱因者,出现以下表现需立即拨打120,切勿拖延:
1. 剧烈腹痛(最核心症状)
突发上腹部持续性刀割样、撕裂样剧痛,向腰背部放射,弯腰稍缓解,普通止痛药无效,易被误判为“胃痛”,需注意区分。
2. 恶心呕吐,呕吐后腹痛不缓解
腹痛伴频繁恶心呕吐,严重时呕吐胆汁,与普通胃痛不同,胰腺炎患者呕吐后腹痛不会减轻,甚至加重。
3. 发热+全身不适
多出现38℃以上发热,持续3-5天;发热不退可能提示胰腺感染,同时出现头晕、乏力、出冷汗,是休克早期信号,需高度警惕。
4. 危险体征(提示病情危重)
腰部、季肋部皮肤蓝-绿-棕色瘀斑(Grey-Turner征)、脐周皮肤青紫(Cullen征),提示胰腺严重出血坏死,需立即转入ICU;呼吸困难、少尿、意识模糊,也提示多器官受损,病情凶险。

四、ICU里的救治:与死神赛跑,我们做什么?
确诊重症胰腺炎后,患者会立即转入ICU,核心目标是阻止胰腺坏死、控制炎症、保护器官、预防并发症,主要救治措施如下:
1. 严密监护,精准监测
24小时监护生命体征、尿量,定期抽血监测淀粉酶、脂肪酶等指标,实时评估病情。
2. 液体复苏,维持生命体征
快速输入晶体液、胶体液,纠正水电解质紊乱,维持器官血液供应,这是首要救治任务。
3. 抑制胰液分泌,减少自身消化
通过禁食、胃肠减压减少胰腺刺激,配合生长抑素、奥曲肽等药物,抑制胰液分泌,从根源阻止损伤。
4. 抗感染+营养支持
早期经验性使用广谱抗生素预防感染;早期肠外营养,胃肠功能恢复后转为肠内营养,保护肠道屏障。
5. 手术治疗(必要时)
胰腺坏死合并感染、胆道梗阻等情况,需行坏死组织清除、腹腔引流等手术,具体方式结合病情判断。
五、预防为先:这5点,帮你远离重症急性胰腺炎
做好以下5点,可大幅降低发病风险,尤其适合高危人群:
1.规范治疗胆石症、胆囊炎等胆道疾病,避免结石堵塞胆道。
2.严格控酒,最好不饮酒,避免酗酒、空腹饮酒。
3.饮食清淡,少吃油腻高脂食物,定期监测血脂,控制甘油三酯水平。
4.保护腹部避免外伤,服用相关药物需遵医嘱,不自行增减剂量。
5.每年做腹部超声,排查胰腺、胆道异常,出现可疑症状立即就医,不自行吃止痛药。
最后想说:
作为ICU医生,我们见过太多因忽视症状、不良习惯诱发重症胰腺炎的患者,十分惋惜。其实它并不可怕,可怕的是陌生与忽视。
胰腺虽小,却是“生命器官”;腹痛虽常见,可能是致命信号。了解、警惕、预防它,就是对自己和家人负责,出现可疑症状及时就医,每一次及时行动都可能挽救生命。
愿大家守护好胰腺健康,远离重症困扰。
