感染性心内膜炎是一种严重但常被忽视的儿童心脏疾病,它如同潜伏在心脏中的"隐形敌人",悄无声息地侵蚀着孩子的健康。对于先天性心脏病患儿家长来说,了解这一疾病尤为重要。本文将全面介绍儿童感染性心内膜炎的病因、症状、诊断、治疗和预防措施,帮助家长科学认识这一“心脏的不速之客”,为孩子的健康保驾护航。
一、什么是儿童感染性心内膜炎?
儿童感染性心内膜炎(Infective Endocarditis,IE)是指病原微生物(主要是细菌)通过血液循环侵入心脏,在心内膜、心脏瓣膜或心血管内膜上引发感染性炎症的疾病。这些病原体在心脏特定部位定植后形成生物膜,进一步发展为疣状感染性赘生物,导致瓣膜溃疡、穿孔等严重损害。在过去,这一疾病被称为亚急性细菌性心内膜炎或细菌性心内膜炎(SBE),如今统称为感染性心内膜炎。
二、疾病是如何发生的?
感染性心内膜炎的发生是一个复杂的过程,需要同时具备几个关键条件。首先,必须有病原微生物进入血流。常见的致病菌包括草绿色链球菌和金黄色葡萄球菌。其次,心脏必须存在易感部位。对于儿童来说,92%的病例存在原发心脏病变,这些病变导致血液流动紊乱,形成湍流,冲击心内膜造成损伤,为细菌定植提供了理想的“土壤”。最后,宿主的免疫状态也起着关键作用,当免疫力低下或细菌数量过多时,这种清除机制失效,导致感染发生。
赘生物的形成是感染性心内膜炎的特征性改变,这些疣状团块由血小板、纤维蛋白、炎症细胞和细菌组成,容易破碎脱落形成栓子,随血流播散至全身各器官,引起栓塞和感染性梗死。这正是疾病危害性大的重要原因。
三、识别早期信号——症状与表现
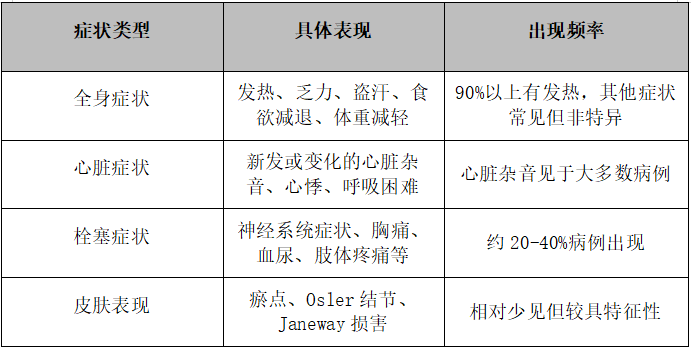
儿童感染性心内膜炎的症状多样且缺乏特异性,常导致诊断延误。家长需要了解这些可能的"警示信号",以便及时就医。
四、确诊之路——诊断方法与标准
儿童感染性心内膜炎的诊断需要结合临床表现、实验室检查和影像学结果,是一个综合判断的过程。由于该病症状多样且缺乏特异性,诊断常有一定难度,医生需要保持高度警惕,尤其对有心脏基础疾病的儿童。
改良Duke标准是目前广泛采用的诊断标准,将病例分为确诊、可能和排除三类。主要标准包括:(1)血培养阳性(典型微生物且2次以上阳性或持续阳性);(2)心内膜受累证据(超声可见赘生物、脓肿或人工瓣膜新发裂开)。次要标准包括:易感因素、发热、血管现象(栓塞、瘀点等)、免疫学表现(肾小球肾炎、Osler结节等)和微生物学证据(不符合主要标准)。
五、抗击“心脏敌人”——治疗策略
儿童感染性心内膜炎的治疗是一场“与时间和细菌的赛跑”,需要早期、足量、长程使用抗生素,严重病例还需手术干预。治疗原则是彻底清除病原体、修复心脏损伤和处理并发症。由于病情复杂且凶险,通常需要心脏科、感染科、儿科和心胸外科等多学科团队协作管理。
六、防患于未然——预防措施
对于儿童感染性心内膜炎这一严重疾病,“预防胜于治疗”的理念尤为重要。有效的预防策略可以显著降低高风险儿童的发病几率,避免疾病带来的身心创伤和生命危险。预防措施主要包括抗生素预防、感染控制和生活管理等方面。
七、重要提醒
1.高危儿童需警惕:先天性心脏病(尤其室间隔缺损、法洛四联症等)、心脏手术史、人工瓣膜或心脏植入物、既往感染性心内膜炎病史的儿童风险显著增高。
2.症状识别要及早:不明原因发热持续5天以上、新出现心脏杂音、乏力盗汗等全身症状,以及各类栓塞表现应怀疑感染性心内膜炎可能。
3.诊断治疗贵在速:血培养和超声心动图是诊断两大支柱,治疗需早期、足量、长疗程。
