越来越多的人开始重视肠道健康,认识到做胃肠镜的重要性,很多人有做肠镜时发现“息肉”并进行活检的经历,每次拿到病理报告,一些专业词汇总看的云里雾里。今天我就给大家科普一下,让您一秒看懂肠镜病理报告。
有的息肉肉眼观似大树,有的息肉似半球形,有的息肉似蘑菇样,而之后的病理诊断结果则不尽相同,可显示“息肉”、“腺瘤”,甚至“癌”等关键词。前二者虽然未见癌字描述,但后续有没有癌变的风险?有哪些注意事项可以帮助我们远离“癌症”?带着上述问题,我们来解读一下肠镜病理报告中的专业术语。
病理诊断背后的“风险”
肠镜病理报告中主要分五大类:
第一类:以炎性息肉为代表,属于非肿瘤性病变,几乎没有癌变的风险。经过饮食调整(如清淡、低脂、高膳食纤维),必要时配合抗生素或者调节肠道菌群的药物,部分可自行消退,无需进一步治疗。
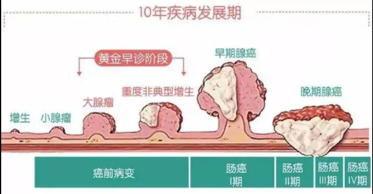
第二类:上皮性肿瘤和癌前病变,包括各种腺瘤,以及上皮内瘤变/异型增生。这类肿瘤/病变具有癌变风险,且风险大小和病理分型相关。临床上需要及时干预(如在内镜下将其完整切除),一旦等到它发育“成熟”变成癌,麻烦可就大了。定期体检的目的之一就是早期发现、早期诊断并早期处理这类肿瘤/病变,降低癌变的风险。
第三类:上皮源性恶性肿瘤,癌,肠道最常见的恶性肿瘤。这类患者需要结合影像做全面评估、分期诊断,科学制定治疗方案。
第四类:间叶源性肿瘤,以胃肠道间质瘤多见,根据具体情况大小,核分裂等评估病变具体性质及危险度。
第五类:淋巴造血系统肿瘤,需进一步加做免疫组化、分子检测等进一步明确类型。
癌变应及时终结
我们常常谈“癌”色变,那么在癌前病变阶段就要提高警惕,及时治疗,及时“止损”。
腺瘤
腺瘤,属于癌前病变,大部分(80%以上)的肠癌都起源于该类肿瘤。癌变过程往往需要数年到数十年,在此期间,只要我们足够重视,通过肠镜检查就有机会斩断其进展。
上皮内瘤变/异型增生
上皮内瘤变,又名异型增生,与腺瘤一样,亦属于癌前病变。有些人体细胞永不更新,如脑细胞、神经细胞,减少一个少一个,好处是“安全”,坏处是“越老越不中用”。而大多数人体细胞是常换常新,如胃肠黏膜细胞,三天换一批,好处是“永葆青春”,但难保哪天“走上了歧路、变坏了”。当细胞形态和组织结构发生了肿瘤性的变化,我们称之为上皮内瘤变/异型增生。
低级别上皮内瘤变等同于低-中度异型增生,高级别上皮内瘤变则等同于重度异型增生。
划重点:低级别者,一般肠镜下完整摘除即可;而高级别者,很大概率已经有癌变倾向或癌变了,手术切除更为妥当,若肿瘤体积较小且经过精准评估亦可考虑肠镜下完整摘除,并准确评估切缘情况,如切缘阳性则需要考虑追加手术。后续还须遵医嘱进行定期随诊复查。
常见的肠癌类型—腺癌
绝大部分肠癌的病理类型是腺癌,显示腺管和黏液分化。根据不同的临床病理特征又分为多种亚型,比如黏液腺癌、低黏附性癌、印戒细胞癌、腺鳞癌、微乳头腺癌等等。其中黏液腺癌最为常见,印戒细胞癌的癌细胞个性散漫,喜欢脱离组织单独行动,容易发生转移,预后差。微乳头腺癌像被吹散的蒲公英种子,容易到处播撒“后代”,导致脉管神经侵犯及淋巴结转移,因此微乳头结构也是肿瘤复发转移的风险因素之一。
肠腺癌的分化程度
腺癌恶性程度的高低和患者预后有一定的关系,因此在肠癌的病理报告中,我们需要评估肿瘤的分化程度来提示其恶性程度的高低。肠癌可分为高分化、中分化、低分化和未分化。
划重点:分化程度越高,恶性程度越低,预后相对好。
结直肠癌是老年病,但目前发病人群有年轻化的趋势。
如何科学预防呢?
一,饮食调整
1.增加膳食纤维摄入:多吃全谷物(如燕麦、糙米)和高纤维蔬果(如西兰花、苹果)等可促进排便,减少废物和毒素对肠壁细胞的伤害,可以降低患大肠癌的风险。
2.减少红肉及加工食品摄入:控制红肉和加工肉类的摄入,避免油炸、烧烤类食物,以减少致癌物积累。
二,生活习惯
1.保持适量运动:每周进行适量运动,避免超重和肥胖。
2.戒烟限酒:吸烟和饮酒是导致患大肠癌的危险因素之一。
3.管理压力和保持良好心态:长期的压力和负面情绪也会增加患大肠癌的风险。
三,早期筛查、定期肠镜检查
早期诊断、规范化的精准诊疗都是防癌、抗癌的良方,可使癌前病变无处遁形,定期拆除可能癌变的“炸弹”,可以最大程度地远离肠癌。
